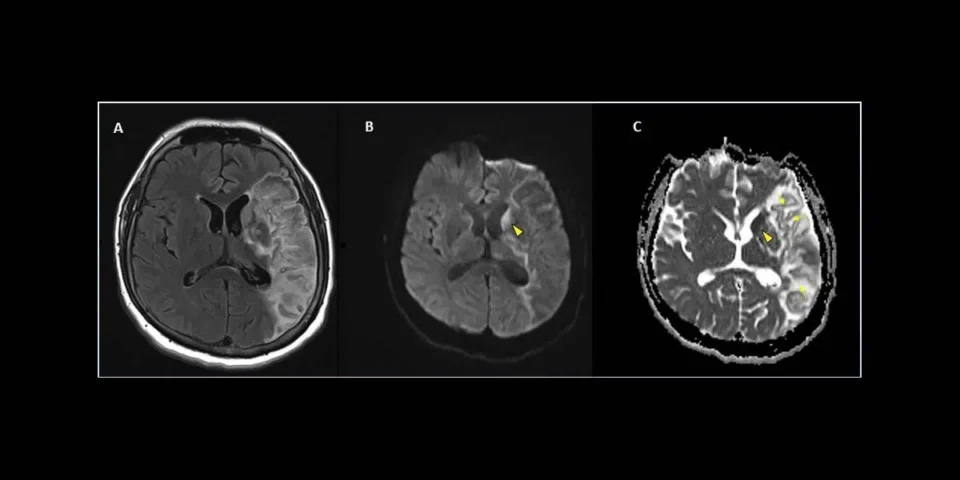
NeuroCovid : les trois stades d'atteinte du système nerveux par le Covid-19
Les orages cytokiniques causés par le Covid-19 sévère pourraient entraîner des dommages cérébraux à long terme, parmi lesquels la maladie d'Alzheimer, alertent des neurologues américains.
De la perte d'odorat à la maladie d'Alzheimer, le virus du Covid-19 semble capable de tout. Dans une revue de la littérature publiée dans le Journal of Alzheimer's Disease, des scientifiques américains ont récapitulé les effets du Covid-19 sur le système nerveux, proposant une classification en trois stades appelée "Neurocovid".
Certains patients hospitalisés pour Covid-19 "pourraient développer un déclin cognitif, un déficit de l'attention, une confusion mentale ou la maladie d'Alzheimer dans le futur", alerte dans un communiqué le Dr Majid Fotuhi, neurologue et co-auteur de ces travaux. Le lien entre Covid-19 et troubles neurologiques tient en deux mots : orage cytokinique. Maintes fois évoqué depuis le début de la pandémie, cet emballement du système immunitaire – dont les molécules clés sont appelées "cytokines" – est plus nocif que le virus lui-même, et a causé de nombreux décès. Le virus SARS-CoV-2 du Covid-19 pénètre dans nos cellules notamment grâce à une protéine que toutes possèdent en quantité différente sur leur surface, le récepteur ACE2. Le souci étant qu'en occupant ce récepteur, le virus le rend inaccessible pour remplir ses fonctions premières… Qui sont très nombreuses. L'inaccessibilité d'ACE2 est ainsi associée au rétrécissement des vaisseaux sanguins, à l'insuffisance rénale, aux maladies cardiaques, à la mort cellulaire (apoptose) et aux processus oxydatifs qui accélèrent le vieillissement et favorisent la dégénérescence du cerveau, énumèrent les auteurs dans la publication
Points forts
- •Nous avons systématiquement examiné 84 rapports de résultats d’EEG dans l’encéphalopathie COVID-19.
- •Les résultats courants sont un ralentissement diffus, des schémas périodiques et des crises / état.
- •Les résultats de l’EEG frontal soutiennent l’entrée virale putative via la muqueuse olfactive.
- •Les modifications de l’EEG peuvent provenir de causes systémiques ou d’une atteinte cérébrale directe.
Abstrait
Objectif
Méthodes
Résultats
Importance
Mots clés
1. Introduction
Des complications neurologiques ont été rapportées chez 34,6% des patients atteints de COVID-19 sévère et comprennent un accident vasculaire cérébral, des maux de tête et des convulsions. [
] Au cours des derniers mois, une pléthore d’études ont rendu compte du profil EEG des patients atteints de COVID-19. Les rapports EEG chez les patients COVID-19 vont de rapports de cas uniques [
,
] à des études plus vastes portant jusqu’à 111 EEG [
]. Les résultats de ces études sont variés et incluent principalement des EEG normaux [
] pour diffuser le ralentissement dans tous [
,
,
].
Des études individuelles mettent l’accent sur un aspect démographique ou particulier de la population spécifique de l’EEG, mais fournissent ensemble une mosaïque de résultats d’EEG dans des groupes variés allant des enfants aux personnes âgées, et des patients asymptomatiques à ceux atteints d’encéphalopathie sévère et de mal épileptique. Certaines études ont noté une prépondérance de découvertes frontales, putativement liées au mode d’entrée du virus dans le cerveau. [
,
,
,
,
] En résumé, il n’y a pas de modèle EEG commun qui a évolué malgré de nombreuses publications dans la courte période de temps depuis l’émergence du COVID-19.
2. Méthodes
Nous avons recherché dans les serveurs de pré-impression Pubmed, Google Scholar, medRxiV / bioRxiV des rapports d’EEG chez des patients atteints de COVID-19. Les termes suivants ont été utilisés dans la recherche – «COVID» OU «coronavirus» OU «SRAS» ET «EEG». Les enregistrements identifiés par le dépistage comprenaient PubMed (n = 96), Google scholar (n = 29200), MedRxiv (n = 72), BioRxiv (n = 51) et Research Square (n = 4). Le texte intégral de 108 études a été consulté après avoir exclu les études non pertinentes pour le projet actuel et exclu les doublons. Au total, 84 manuscrits ont été sélectionnés pour analyse après examen par deux spécialistes de l’épilepsie certifiés par le conseil (AA et ZH). Nous n’avons pas pu utiliser une partie des données d’une étude qui a rapporté que neuf patients avaient des convulsions ou une encéphalopathie et trois autres études en raison du manque de détails spécifiques. [
,
,
,
] Les résultats de deux études avec analyse EEG quantitative ont été inclus [
,
]. Le processus de sélection des manuscrits à analyser est détaillé selon les recommandations PRISMA de la Fig. 1 [
].

Les résultats d’EEG de 617 patients rapportés dans 84 études rétrospectives sélectionnées ont été examinés. Une analyse systématique a été réalisée pour les données suivantes: âge, sexe, type d’EEG (par exemple, routine, continue), indication de l’EEG, affections neurologiques co-morbides et anomalies d’imagerie. Les données détaillées n’étaient pas disponibles pour certains paramètres dans toutes les études et les détails de l’analyse reflètent la disponibilité – par exemple, des données concernant le sexe étaient disponibles dans 75 études et des données concernant les indications de l’EEG étaient disponibles chez 423 patients. Le type d’EEG a été considéré comme EEG de routine, sauf indication contraire comme EEG continu ou EEG à 8 canaux à réponse rapide (Ceribell), ce qui a été rapporté dans trois études. Les détails des données disponibles sont indiqués dans le tableau 1 .
| Démographie | Nombre total (n) | 617 |
| Âge médian (IQR)1 | 61,3 ans (45−69) | |
| Sexe M: F2 | 288: 144 | |
| Enfants (<18 ans) | 14 | |
| Type d’EEG | EEG de routine (n,%) | 60, 71,4% |
| EEG continu (n,%) | 24, 28,6% | |
| EEG 8 canaux à réponse rapide (Ceribell) (n,%) | 3, 3,6% | |
| Indications EEG3 | État mental altéré (n,%) | 261, 61,7% |
| Événements de type crise (n,%) | 132, 31,2% | |
| Arrêt cardiaque (n,%) | 15, 3,5% | |
| Problèmes de parole (n,%) | 7, 1,7% | |
| Non spécifié (n,%) | 8, 1,9% |
Les anomalies de l’EEG ont été classées dans les trois grandes catégories suivantes pour mettre en évidence des résultats similaires et sous-analysées comme suit: (1) anomalies de fond, (2) modèles d’EEG périodiques et rythmiques, et (3) autres changements épileptiformes et crises d’épilepsie / état de mal épileptique. Les anomalies de fond EEG ont été sous-catégorisées comme suit: ralentissement diffus, ralentissement focal, rythme dominant postérieur lent, rythme dominant postérieur absent, atténuation / suppression de fond et suppression EEG / rafale discontinue, asymétrie latéralisée et diminution de la réactivité. Activité périodique et rythmique [
] ont été sous-catégorisées par emplacement en localisation généralisée, latéralisée / multifocale et non spécifiée.
Les résultats du lobe frontal ont été ré-analysés séparément puisque plusieurs études ont rapporté des résultats d’EEG impliquant le lobe frontal comme étant une découverte caractéristique de l’encéphalopathie COVID-19. [
,
,
] Les EEG réalisés sur des enfants infectés par le COVID-19 ont également été évalués séparément de l’EEG adulte pour des résultats uniques.
Dans la mesure du possible, la nomenclature EEG actuellement acceptée a été remplacée par la terminologie plus ancienne rapportée. [
] Une partie de la terminologie plus ancienne a été conservée quand on ne savait pas quelle serait la terminologie actuelle la plus appropriée. Par exemple, avec SIRPIDS, il n’était pas clair si l’activité était spécifiquement des décharges ictales, rythmiques ou périodiques. L’EEG sous sédation et le ralentissement thêta ont été comptés comme un ralentissement diffus.
3. Résultats
Les affections neurologiques rapportées pouvant affecter l’EEG comprenaient la démence (n = 18), les accidents vasculaires cérébraux (n = 47), le parkinsonisme et les troubles connexes (n = 4), l’hématome sous-dural (n = 7), l’épilepsie (n = 38), l’hydrocéphalie (n = 1), retard cognitif / retard mental (n = 10), encéphalite (n = 5), traumatisme crânien (n = 6), tumeurs cérébrales (n = 5), anoxie (n = 2), maladie de Creutzfeldt-Jakob (n = 1) et «autres» non spécifiés (n = 18). Lors de l’examen des antécédents neurologiques rapportés pouvant altérer l’EEG, l’encéphalite infectieuse, limbique et auto-immune (NMDA) a été considérée ensemble. Bien que la sédation puisse affecter le fond EEG, la plupart des études n’ont pas indiqué si une sédation était présente. Deux études qui ont fourni ces informations ont rapporté que la sédation a été utilisée pendant ou immédiatement avant l’EEG dans 25% des cas [
] et 73% [
] de pateints. La neuroimagerie était anormale chez 226 patients (36,6%) présentant une maladie des petits vaisseaux, des accidents vasculaires cérébraux, des tumeurs, une encéphalomalacie et une hyperintensité T2. Les détails au niveau des patients des résultats de l’EEG et des anomalies IRM n’ont pas été rapportés dans la plupart des études, empêchant une corrélation EEG-IRM supplémentaire.
Les anomalies EEG rapportées sont résumées sur la figure 2 et le tableau 2 . L’EEG était anormal chez 543 (88,0%) patients. Des changements non spécifiques / peu clairs ont été notés chez 31 patients (5,0%).

| Anomalie EEG | Nombre de patients | Pourcentage du nombre total de patients (n = 617) | Pourcentage d’EEG anormaux dans chaque catégorie |
|---|---|---|---|
| Anomalies de fond (n = 659) | |||
| Ralentissement diffus | 423 | 68,6% | 64,2% |
| Ralentissement focal | 105 | 17,0% | 16,0% |
| Ralentissement du PDR | 14 | 2,3% | 2,1% |
| PDR absent | 63 | 10,2% | 9,6% |
| Atténuation | 8 | 1,3% | 1,2% |
| EEG discontinu | 13 | 2,1% | 2,0% |
| Asymétrie | 13 | 2,1% | 2,0% |
| Diminution de la réactivité | 20 | 3,2% | 3,0% |
| Modèles périodiques et rythmiques (n = 138) | |||
| PD généralisée | 35 | 5,7% | 25,4% |
| DP latéralisée / multifocale | 24 | 3,9% | 17,4% |
| PD généralisée avec morphologie triphasique. | 18 | 2,9% | 13,0% |
| SIRPIDES | 7 | 1,1% | 5,1% |
| PD non classifié | 4 | 0,6% | 2,9% |
| RD généralisée | 32 | 5,2% | 23,2% |
| RD latéralisée / multifocale | 16 | 2,6% | 11,6% |
| RD non classé | 2 | 0,3% | 1,4% |
| Changements épileptiformes (n = 114) | |||
| ED focale | 35 | 5,7% | 30,7% |
| ED généralisée | 27 | 4,4% | 23,7% |
| ED multifocale | 13 | 2,1% | 11,4% |
| ED non spécifié | 5 | 0,8% | 4,4% |
| Saisies | 12 | 1,9% | 10,5% |
| État de mal épileptique | 22 | 3,6% | 19,2% |
Les résultats frontaux, y compris le ralentissement, les décharges périodiques et rythmiques, et les changements épileptiformes ont été ré-analysés. Plusieurs anomalies focales de l’EEG étaient plus fréquentes dans la région frontale ( Fig. 3 ). Fait intéressant, la moitié de tous les ralentissements focaux rapportés (52 sur 105) et l’état de mal épileptique (10 sur 22) impliquaient les régions frontales.

Nous n’avons trouvé que 14 rapports EEG d’enfants (28 jours à 16 ans), suggérant une incidence plus faible de COVID-19 et de complications neurologiques dans cette population. [
,
,
,
,
,
,
,
,
,
,
] Les EEG ont été commandés pour l’analyse des événements de type crise dans tous et aucun n’avait des antécédents de troubles neurologiques. La neuroimagerie était anormale chez un enfant. Le ralentissement était diffus chez cinq enfants et frontal chez un. Des EEI focaux ont été notés chez deux enfants et un état de mal épileptique a été signalé chez un [
]. Des EEG de suivi étaient disponibles chez 37 patients (6,0%) – une amélioration de l’EEG a été notée chez 21 patients, une aggravation chez quatre patients et aucun changement significatif chez 12 patients.
Le moment de l’EEG par rapport à la durée de l’infection au COVID-19 n’était pas disponible dans la plupart des études. Cependant, une vaste étude de 111 patients a rapporté que des études EEG ont été réalisées après une médiane de 10,8 jours après l’hospitalisation. [
] Aucune corrélation significative n’a été notée entre le moment de l’EEG et les anomalies épileptiformes en relation avec la durée de la maladie. Il a été noté que les EEG pratiqués au début de l’hospitalisation concernaient un arrêt cardiaque et des convulsions, tandis que l’indication des EEG ultérieurs était une encéphalopathie inexpliquée [
].
4. Discussion
Plusieurs études ont noté des anomalies caractéristiques dans la région frontale, émettant l’hypothèse que cela est en corrélation avec la prétendue entrée du COVID-19 dans le cerveau. [
,
,
,
,
] Les manifestations cliniques précoces du COVID-19 comme l’anosmie et l’agueusie seraient dues à une entrée virale dans les muqueuses nasale et buccale facilitée par les récepteurs ACE-2 [
]. Propagation ultérieure vers la région orbitofrontale [
,
] via les nerfs afférents conduit à une implication préférentielle du bulbe olfactif et des régions orbitofrontales / frontales et peut expliquer la prépondérance des résultats EEG frontaux. Cette théorie est également corroborée par l’hypométabolisme frontal observé lors de la TEP chez ces patients [
]. Cette hypothèse de propagation virale et la corrélation anatomo-clinico-électrophysiologique sont analogues aux résultats de l’EEG temporal / frontal dans l’encéphalite à herpès simplex correspondant à son schéma d’implication anatomique [
].
Les décharges épileptiformes frontales ont été proposées comme biomarqueurs du COVID-19. [
,
,
,
,
] Des exemples d’ondes lentes biphasiques monomorphes frontales et de décharges périodiques sont illustrés à la Fig. 4 [
]. Environ la moitié de tous les états de mal épileptique rapportés (10 sur 22) sont survenus dans les régions frontales, contre 18% (4 sur 22) impliquant le lobe occipital. En plus du lobe frontal, le cortex piriforme, les structures limbiques, le thalamus, l’hypothalamus, le tronc cérébral et les structures autonomes peuvent également être impliqués par COVID-19. [
] Les résultats d’EEG plus étendus observés chez d’autres patients pourraient être dus à une plus grande propagation virale ou à d’autres facteurs tels que l’atteinte pulmonaire / hypoxie, l’arrêt cardiaque, d’autres changements métaboliques, la sédation, le syndrome de réponse inflammatoire systémique, l’hypercoagulabilité, la vascularite et les accidents vasculaires cérébraux. À l’appui des causes systémiques, un rapport a trouvé que la gravité des anomalies de l’EEG était en corrélation avec la saturation en oxygène à l’admission, mais pas avec la neuroimagerie [
]. Les modifications de l’EEG pourraient également être dues à des maladies neurologiques préexistantes comme l’épilepsie [
,
].

Dans notre revue, environ un tiers des patients atteints d’EEG avaient une neuroimagerie anormale. L’incidence plus élevée de neuroimagerie anormale dans notre revue pourrait être due au groupe d’âge plus avancé, à une plus grande proportion d’affections neurologiques préexistantes et à la possibilité que des patients plus malades soient triés pour la neuroimagerie. Plusieurs études ont montré une sensibilité plus élevée pour l’EEG par rapport à la tomodensitométrie cérébrale ou à l’IRM pour l’encéphalopathie liée au COVID-19. Des anomalies de fond, avec ou sans signes d’épilepsie, ont été fréquemment observées chez les patients présentant des symptômes neurologiques lorsque la neuroimagerie était sans particularité. [
,
,
] Dans une étude, 59% des patients présentant des symptômes neurologiques avaient une IRM anormale, tandis que l’EEG était anormal dans 83% [
]. Dans une autre étude, 13 patients présentant des EEG anormaux suggérant une encéphalopathie avaient une neuroimagerie normale [
].
En général, l’étendue des anomalies EEG était en corrélation avec l’état clinique des patients et les maladies neurologiques préexistantes. [
,
,
] Nous n’avons inclus que les patients positifs au COVID-19 dans notre analyse – cependant, lorsque ceux qui ont été testés négatifs ont été signalés, il a été constaté qu’une proportion plus élevée de patients positifs présentaient des anomalies épileptiformes (40,9%) par rapport à ceux qui étaient négatifs (16,7%) [
]. Les anomalies de l’EEG peuvent être corrélées à la gravité de l’infection au COVID-19. [
,
] Des antécédents de pathologie du SNC ont été rapportés chez 43% des patients présentant des signes d’épilepsie, contre 9% chez ceux sans signes d’épilepsie [
]. Il est intéressant de noter que dans une autre étude, l’absence du rythme dominant postérieur était plus fréquente chez les patients sous sédation le jour de l’EEG ou avant le test comparé à ceux qui ne l’étaient pas [
]. Une proportion significativement plus élevée d’anomalies EEG – ralentissement diffus dans 100%, décharges périodiques généralisées dans 31,8%, ondes fortes dans 13,6% et crises dans 9,1% ont été rapportées dans une étude, probablement en raison d’une plus grande utilisation de la surveillance EEG continue [
]. Dans notre revue systématique, les études EEG continues ont rapporté significativement plus d’anomalies par rapport aux EEG de routine suggérant une sensibilité plus élevée de la surveillance EEG prolongée.
Dans notre revue, 56,8% des études EEG de suivi ont rapporté une amélioration. Dans une étude portant sur 26 patients, deux avaient un EEG iso-électrique suggérant une mort cérébrale et trois des cinq patients qui avaient des décharges périodiques sur l’EEG sont décédés quelques jours plus tard. [
] Dans l’EEG quantitative de patients atteints de COVID-19, une plus grande puissance spectrale de la bande delta-thêta, une variance temporelle plus élevée, une diversité de bande de fréquence et une étendue spatiale au départ étaient associées à un meilleur résultat [
].
Les épidémies antérieures de coronavirus sont également connues pour provoquer des changements neurologiques, y compris des convulsions. Le premier rapport disponible de complication neurologique de l’infection par le SRAS-COV était un patient souffrant d’insuffisance respiratoire et de convulsions, bien que l’EEG n’ait pas été réalisé. [
] Peu de rapports de résultats d’EEG sont disponibles – un EEG normal chez un patient présentant des crises toniques généralisées en clinique dues au virus SRAS-CoV-1 [
] et ralentissement diffus chez un patient atteint de MERS [
] a été reporté. Les rapports EEG sont considérablement plus nombreux dans COVID-19 par rapport à ces infections à coronavirus précédentes, peut-être en raison de la plus grande étendue de la pandémie actuelle et de l’utilisation plus fréquente de l’EEG, y compris la surveillance continue de l’EEG actuellement que par le passé. [
,
,
]
Plusieurs études ont discuté des laboratoires et des IRM, mais n’ont pas précisé les résultats d’imagerie des patients qui avaient EEG. Seules certaines études ont spécifiquement rendu compte des EEG sans sédation. [
] Alors que nous avons tenté de quantifier des anomalies spécifiques telles que les changements frontaux, de nombreux rapports, y compris de grandes études [
] n’avaient pas ce niveau de détail, ce qui aurait pu conduire à sous-estimer leur pertinence. Il est difficile de trouver le nombre total de patients présentant des anomalies EEG car plusieurs études n’indiquent pas spécifiquement le nombre de sujets avec chevauchement des anomalies rapportées. Malgré ces limites, plusieurs auteurs ont fait remarquer qu’une plus grande utilisation de l’EEG aiderait à caractériser plus de patients atteints d’encéphalopathie liée au COVID-19. [
,
,
] Nous tenons à ajouter que MedRxiv, BioRxiv et Research Square publient des références de pré-impressions sont des rapports préliminaires de travaux qui n’ont pas fait l’objet d’un examen par les pairs. Cependant, ce sont toujours des sources d’informations importantes qui accélèrent la diffusion des informations scientifiques, ce qui est particulièrement important dans une situation en évolution rapide comme le COVID-19.